Диабетическая ангиопатия
 Сахарный диабет является хроническим заболеванием, при котором в крови повышен уровень глюкозы. Это происходит из-за недостатка инсулина либо вследствие снижения чувствительности к нему клеток-мишеней организма (инсулин – гормон, посредством которого происходит перенос из крови в клетки глюкозы).
Сахарный диабет является хроническим заболеванием, при котором в крови повышен уровень глюкозы. Это происходит из-за недостатка инсулина либо вследствие снижения чувствительности к нему клеток-мишеней организма (инсулин – гормон, посредством которого происходит перенос из крови в клетки глюкозы).
Диабетическая ангиопатия — это распространенное поражение сосудов при сахарном диабете, главным образом, капилляров. В процессе развития и прогрессирования сахарного диабета происходит повреждение стенок сосудов, которое сочетается с нарушением свертывания крови.
Классификация диабетических ангиопатий
- Диабетическая микроангиопатия (поражение мелких сосудов: поражение сосудов сетчатки и клубочковых капилляров почек);
- Диабетическая макроангиопатия (изменения в крупных сосудах: поражение сосудов сердца, нижних конечностей).
Причины диабетической ангиопатии
Существуют разные теории возникновения диабетической ангиопатии:
- Гормонально – метаболическая
- Генетическая
- Гемодинамическая
Ученые считают, что главную роль в развитии диабетических ангиопатий играют гормонально-метаболические сбои, которыми сопровождается сахарный диабет. Однако, следует отметить, что диабетические ангиопатии у больных сахарным диабетом выявляют далеко не всегда, а ее появление, а также тяжесть не имеют четкой связи со степенью компенсации диабета. Наиболее актуальной является теория взаимодействия генетического и гормонально-метаболического факторов, которые в той или иной степени способствуют возникновению диабетических ангиопатий. Генетический дефект, который обусловливает диабетическую ангиопатию точно установить пока не удается, однако считают, что при сахарном диабете (СД) I типа и II типа он различен. Таким образом, клиника при диабетической ангиопатии инсулинзависимого типа отличается от клинических проявлений при инсулиннезависимом диабете.
Также важными факторами риска являются:
- постоянное повышение АД;
- курение;
- возраст,
- профессиональные интоксикации и др.
Механизм развития диабетической ангиопатии
Механизм развития данного заболевания весьма сложен и на сегодняшний день изучен недостаточно. Происходит повреждение стенок капилляров, нарушение гуморального и тромбоцитарно-сосудистого звеньев системы свертывания крови. Кроме того, наблюдается нарушение водно-солевого, азотистого и энергетического обмена, накопление фруктозы и сорбитола в стенках сосудов. В результате этих процессов развивается отек, сужается просвет микрососудов, изменяется проницаемость сосудистой стенки и усугубляются дистрофические процессы, что приводит к снижению секреции эндотелиального релаксирующего фактора и факторов, которые регулируют состояние системы свертывания крови и тонус сосудов. Массовое поступление глюкозы в сосудистую стенку (вследствие диабетической гипергликемии) влечет за собой нарушение ее структуры.
Признаки сосудистых заболеваний при сахарном диабете
- Нарушения зрения
- Высокое артериальное давление
- Боли в ногах, возникающие во время ходьбы
- Отеки лица или конечностей;
- Ощущение «ползанья мурашек» или потеря чувствительности в ладонях и стопах;
- Трофические язвы в области стоп и голеней
- Боли в груди и др.
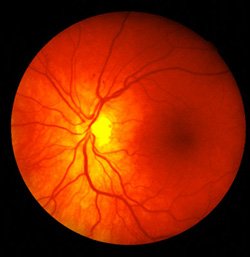
Диабетическая ангиоретинопатия
Диабетическая ангиоретинопатия представляет собой тяжелое поражение зрения при сахарном диабете. Первыми признаками данного заболевания являются единичные микроаневризмы (микрорасслойки) сосудов сетчатки глаза, которые появляются уже через 2-3 года после обнаружения сахарного диабета у многих пациентов, а через 15-20 лет – диабетическая ангиоретинопатия регистрируется у большинства больных диабетом.
Виды диабетической ангиоретинопатии:
Макулярный отек сетчатки
Клиника: для данной патологии характерно острое развитие (за счет резкого увеличения проницаемости стенок капилляров в месте проекции желтого пятна). Наблюдается нарушение центрального зрения, при этом больные не могут различать мелкие детали, предметы и читать.
Преретинальное кровоизлияние (гемофтальм)
- Клиника: внезапная потеря зрения, зачастую на один глаз.
Пролиферативная диабетическая ангиоретинопатия делится на:
- по клинике:
- медленно прогрессирующая (доброкачественная)
- быстро прогрессирующая (злокачественная)
- по клинико-морфологическим признакам:
- реангиоретинопатия (начальная стадия)
Клиника: нарушений зрения нет.
- Простая
Клиника: острота зрения сохраняется, но темновая адаптация и цветоощущение снижаются.
- Препролиферативная
Клиника: снижается острота зрения.
- Пролиферативная
Клиника: острота зрения либо снижается, либо вовсе утрачивается.
Диагностика диабетической ангиоретинопатии в Израиле
- Наличие сахарного диабета в анамнезе
- Прямая и обратная офтальмоскопия
- Биомикроскопия сетчатки
- Флюорисцентная ангиография
Лечение диабетической ангионефропатии в Израиле
Проводится в максимально короткие сроки, что связано с угрозой полной потери зрения.
- Панретинальная лазеркоагуляция
- Витрэктомия (удаление стекловидного тела)
- Специфическая терапия диабетической ангиопатии
Ангионефропатия
Прогностически данная патология является весьма тяжелым проявлением сахарного диабета (диабетическая ангиоретинопатия ей уступает по тяжести), так как вызывает развитие почечной недостаточности у 30-40% пациентов, страдающих сахарным диабетом. Не стоит забывать, что скорость возникновения и прогрессирования диабетической ангионефропатии напрямую зависит от типа сахарного диабета (I или II), от степени его компенсации.
Клиника: развитие почечной недостаточности, которая впоследствии заканчивается развитием уремии и, как следствие, смертью больного.
Диагностика ангионефропатии в Израиле
- Сахарный диабет в анамнезе
- Определение скорости клубочковой фильтрации, а также экскреции альбумина или β2-микроглобулина с мочой
- Пункционная биопсия почки
Лечение ангионефропатии в Израиле
- Хронический перитонеальный диализ
- Хронический гемодиализ
- Трансплантация почки
Принципы лечения диабетической ангиопатии
Не существует специфических методов предупреждения развития диабетической ангиопатии, однако строгий контроль уровня глюкозы в крови (не более 6,0 ммоль/л) с помощью использования инсулина и соблюдения диеты – надежное средство ее профилактики.
Консервативная терапия:
- Ангиопротекторы
- Спазмолитические средства
- Препараты, улучшающие мозговое кровообращение
- Антикоагулянты
- Антиагреганты
- Препараты, обладающие анаболическим действием
- Биогенные стимуляторы
- Препараты, обладающие липотропным
- Антиоксиданты
- Ферментные препараты
- Иммуномодуляторы
- Фитопрепараты
Хорошие результаты дает УФ-терапия, плазмаферез или лазерная гемоперфузия, водо- и грязелечение.

